Помогите нам выпускать больше полезных материалов для пациентов и их близких
ПоддержатьОрофарингеальная карцинома
Орофарингеальная карцинома — злокачественная опухоль в области небных миндалин, основания языка, мягкого неба или боковых стенок ротоглотки.
Основные методы лечения:
-
хирургия,
-
лучевая терапия,
-
химиотерапия,
-
таргетная терапия,
-
иммунотерапия.
Выбор метода зависит от:
-
стадии заболевания (размера опухоли и поражения лимфатических узлов),
-
функционального риска (нарушения глотания, речи),
-
общего состояния пациента.
Важный благоприятный прогностический фактор — наличие ВПЧ-инфекции (чаще 16 типа).
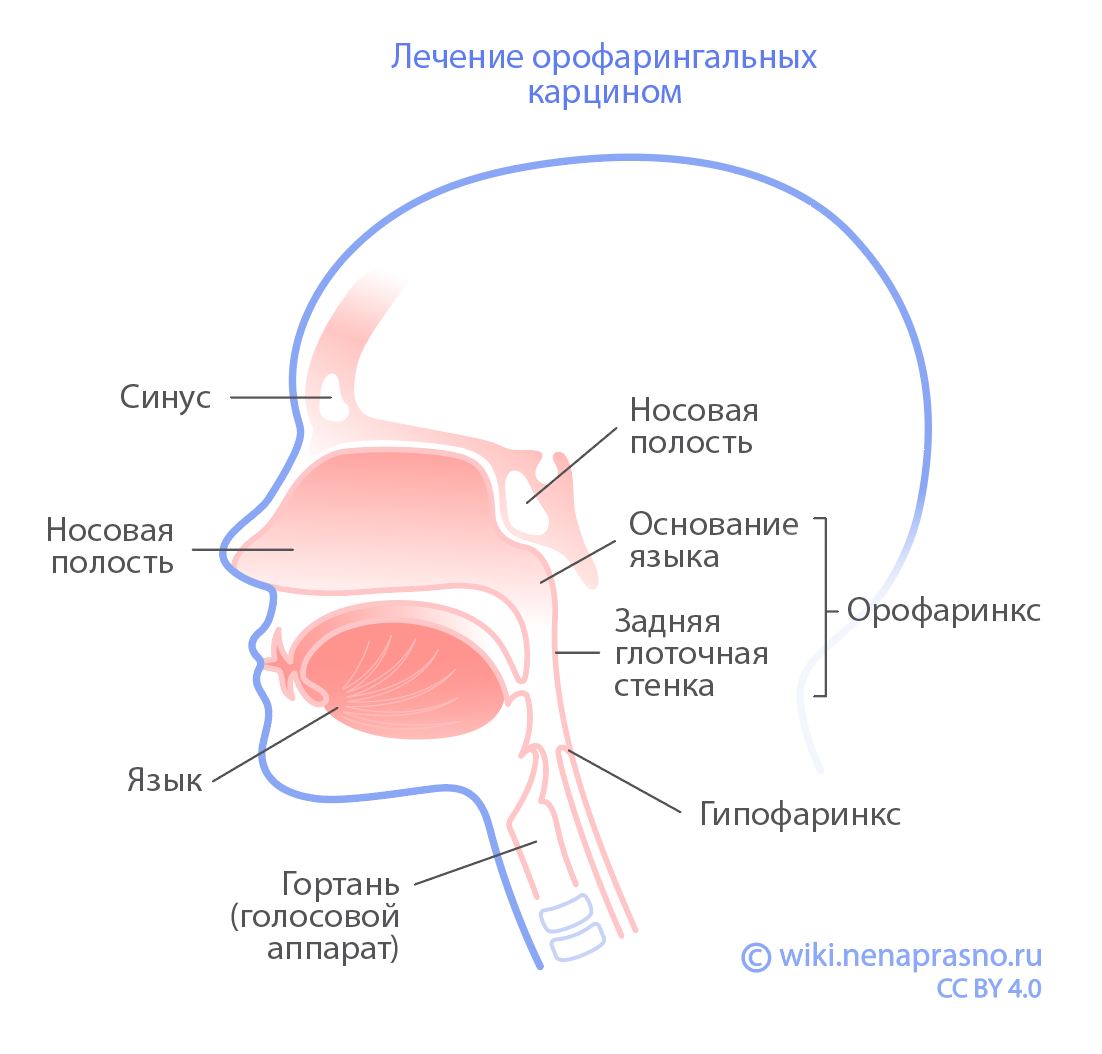
Хирургическое лечение
Хирургическое лечение рекомендовано только если опухоль можно удалить полностью, не оставляя опухолевых клеток — с чистым краем резекции (то есть, когда разрез проходит по здоровым тканям, за пределами опухоли).
Показания к хирургическому лечению:
-
хорошо латерализованные, расположенные на одной стороне горла опухоли (например, пациент с новообразованием миндалины может быть более подходящим кандидатом на хирургическое лечение, чем пациент с новообразованием корня языка),
-
T1-2 N0 — опухоль размером до 4 см без поражения лимфатических узлов,
-
T3-T4a N+ — при возможности хирургического удаления опухоль размером более 4 см или с вовлечением кортикального слоя кости, глубоких или наружных мышц языка, верхнечелюстной пазухи и кожи или с поражением лимфатических узлов шеи.
После хирургического лечения иногда проводится послеоперационная лучевая или химиолучевая терапия.
Показания:
-
наличие опухолевых клеток по линии разреза или вблизи (менее 5 мм) от него,
-
распространение опухоли за пределы капсулы лимфатических узлов,
-
2 и более пораженных лимфоузлов,
-
стадия pT3-pT4,
-
распространение в сосуды и нервы.
Хирургическое лечение стараются проводить через минимально инвазивный доступ. В идеале трансорально — через рот, без внешних разрезов. К сожалению, трасноральная робо-ассистированная хиругия или трансоральная лазерная микрохирургия выполняются не во всех центрах страны.
Иногда, при более крупных опухолях или когда доступ через рот затруднен, операция может проводиться через разрезы на шее или лице.
Помимо удаления самой опухоли, всем пациентам также производится лимфодиссекция — удаление лимфатических узлов. Выделяют три ее варианта:
-
радикальная,
-
модифицированная радикальная (удаление только 5 уровней лимфоузлов),
-
селективная (удаление выбранных групп лимфоузлов).
Удаляют лимфоузлы с одной или с двух сторон, в зависимости от расположения опухоли. Если опухоль находится на одной стороне, не вовлечены корень языка, мягкое небо, задняя стенка глотки, то достаточно односторонней лимфодиссекции, то есть, удаления лимфоузлов с одной стороны.
Хирургическое лечение позволяет не только избавиться от опухоли, но и более точно определить стадию заболевания и правильно подобрать последующую терапию. В одном исследовании 42 пациентам с орофарингеальными новообразованиями была выполнена робот-ассистированная трансоральная операция, а 38 пациентов получили стандартную химиолучевую терапию. Половине прооперированных по результатам изучения удаленной опухоли под микроскопом изменили стадию заболевания — иногда она оказывалась выше, иногда ниже. У 21% пациентов уточнение стадии изменило план лечения (например, стало ясно, что нужно добавить лучевую терапию или, наоборот, можно уменьшить объём лечения). Важно, что продолжительность жизни у начавших лечение с операции не была хуже, даже несмотря на изменение стадии после уточнения.
Лучевая терапия
Лучевая терапия — предпочтительный вариант лечения при:
-
стадии T1/T2, N0-N1,
-
когда хирургическое вмешательство противопоказано,
-
пациент стремится избежать возможных осложнений операции (нарушения речи, глотания).
Лучевая терапия часто проводится на обе стороны. Однако при хорошо латерализованных первичных опухлолях миндалин, прорастающих не более, чем на 1 см за пределы слизистой оболочки мягкого неба или корня языка, и не распространяющихся на заднюю стенку глотки можно рассмотреть одностороннюю лучевую терапию.
Системная терапия
Когда местнораспространенную опухоль невозможно удалить хирургически, показана химиолучевая терапия с цисплатином.
Возможна химиолучевая терапия с карбоплатином и 5-фторурацилом или цетуксимабом, при противопоказаниях к цисплатину:
-
снижении скорости клубочковой фильтрации (СКФ менее 60 мл/мин),
-
ограничении активности, но сохранении способности себя обслуживать,
-
умеренной потере слуха (затруднение понимания тихих разговоров, иногда требуется повышение громкости телевизора),
-
умеренной периферической нейропатии (онемения и покалывания, нарушающие ежедневные занятия, например, готовку, уборку, пользование телефоном),
-
сердечной недостаточности III ФК по NYHA.
Эффективность данных препаратов немного ниже, чем цисплатина, но все же терапия дает реальный эффект в виде уменьшения опухоли и улучшает прогноз.
При метастатических опухолях или рецидиве заболевания, когда нельзя прооперировать или облучить, рекомендована лекарственная противоопухолевая терапия.
Для выбора оптимальной схемы лечения необходимо определение PD-L1-экспрессии в гистологическом материале. Исследование выполняется патоморфологами для выявления показаний к иммунотерапии.
Если уровень PD-L1 методом CPS больше или равен 1, то рекомендована моноиммунотерапия препаратом пембролизумаб (при PD-L1 методом CPS более или равно 20) или в комбинации с химиотерапией (карбоплатин + 5-фторурацил или цисплатин) каждые 3 недели. При высоком уровне PD-L1 (CPS более или равно 20) проведение только иммунотерапии эффективно и менее токсично, а при более агрессивных опухолях, низком уровне PD-L1 (CPS от 1 до 20) все же предпочтительно сочетание иммуно- и химиотерапии.
При наличии противопоказаний (тяжелые активные аутоиммунные заболевания, болезнь Крона, активный туберкулез и другие заболевания) или при нулевом уровне PD-L1 возможно проведение терапии в режиме EXTREME: 6 циклов химиотерапии препаратами цисплатин или карбоплатин в сочетании с 5 фторурацилом и таргетной терапией препаратом цетуксимаб с последующим переходом на поддерживающую терапию препаратом цетуксимаб до прогрессирования заболевания или непереносимой токсичности.
При прогрессировании заболевания:
-
пациентам, не получавшим иммунопрепаратов, рекомендована моноиммунотерапия препаратом ниволумаб или препаратом пембролизумаб,
-
при невозможности проведения иммунотерапии, рекомендована химиотерапия препаратами доцетаксел, паклитаксел, метотрексат, цисплатин в сочетании с 5-фторурацилом.
К сожалению, последующие линии терапии могут работать не так эффективно, как первая, но все же у части пациентов они способны несколько замедлить рост опухоли и облегчить симптомы заболевания.
Адъювантная терапия
Большей части пациентов с низким риском рецидива заболевания при ранних орофарингеальных опухолях адъювантная терапия не проводится. Она проводится только когда после хирургического вмешательства или лучевой терапии выявляются факторы, повышающие риск возвращения болезни.
Адъювантная терапия показана при высоком риске возврата заболевания:
-
Наличии остаточной опухоли после самостоятельной лучевой терапии, которую можно обнаружить при контрольных обследованиях (осмотре, выполнении КТ, МРТ или ПЭТ-КТ). В этом случае проводится спасительное хирургическое лечение.
-
Наличии положительных краев резекции (опухолевые клетки найдены в линии разреза) по результатам гистологического заключения после первично проведенного хирургического лечения или распространение за пределы пораженных лимфоузлов. В такой ситуации предпочтительна адъювантная химиолучевая терапия с цисплатином.
Пациентам с промежуточным риском рецидива заболевания (при вовлечении сосудов и нервов, стадии T3/T4, поражении 2 и более лимфоузлов, но с отрицательным краем резекции и без распространения за пределы лимфоузлов) возможно проведение только адъювантной лучевой терапии или адъювантной лучевой терапии в комбинации с цетуксимабом.
Наблюдение
Контрольные обследования рекомендуется проходить каждые 1-3 месяца в течение первого года после лечения, каждые 2-4 месяца (по другим данным 2-6 месяцев) в течение второго года, а на сроке 3-5 лет — 1 раз в 4-8 месяцев. После 5 лет визиты рекомендуются ежегодно или при появлении жалоб.
Симптомы рецидива:
-
осиплость голоса,
-
боль,
-
нарушение глотания,
-
кровотечения,
-
увеличение лимфоузлов,
-
появление других образований,
-
снижение массы тела,
-
нарушение дыхания.
Важен в профилактике рецидива заболевания отказ от курения.
Выводы
-
Выбор лечения орофарингеальных карцином зависит от стадии заболевания, функциональных рисков, общего состояния пациента и ВПЧ-статуса, а основные методы — хирургия, лучевая и лекарственная терапия.
-
Хирургическое лечение показано при хорошо латерализованных опухолях T1–T2; предпочтительно проводить трансоральную (через рот) минимально инвазивную операцию с удалением лимфоузлов, что позволяет уточнить стадию и скорректировать последующую терапию.
-
Лучевая терапия предпочтительна для пациентов с противопоказаниями к хирургии или желающих избежать функциональных нарушений, при этом односторонняя ЛТ возможна при хорошо латерализованных опухолях с ограниченным распространением.
-
Системная терапия проводится при опухолях, которые нельзя прооперировать или облучить, или метастатическом процессе: стандартно используют цисплатин с лучевой терапией, при противопоказаниях — карбоплатин с 5-ФУ или цетуксимаб; выбор схемы при рецидиве или метастазах зависит от PD-L1 экспрессии и переносимости препаратов, включая возможность иммунотерапии пембролизумабом или ниволумабом.
-
Адъювантная терапия назначается при высоком риске рецидива, например, при остаточной опухоли после ЛТ, положительных краях резекции или поражении лимфоузлов, а также при промежуточном риске может применяться лучевая терапия ± цетуксимаб.
-
Наблюдение пациентов после лечения включает регулярные клинические осмотры, внимание к симптомам, таким как осиплость, боль, нарушение глотания или увеличение лимфоузлов.
Что еще почитать?
-
https://www.nccn.org/patients/guidelines/content/PDF/hn-oral-patient.pdf (на английском языке)
-
https://dam.esmo.org/imagehttps://nenaprasno.ru/wiki/upload/v1737563278/EN%20%7C%20Head%20and%20Neck%20Cancer:%20Guide%20for%20Patients.pdf (на английском языке)
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.