Помогите нам выпускать больше полезных материалов для пациентов и их близких
ПоддержатьНазофарингеальная карцинома
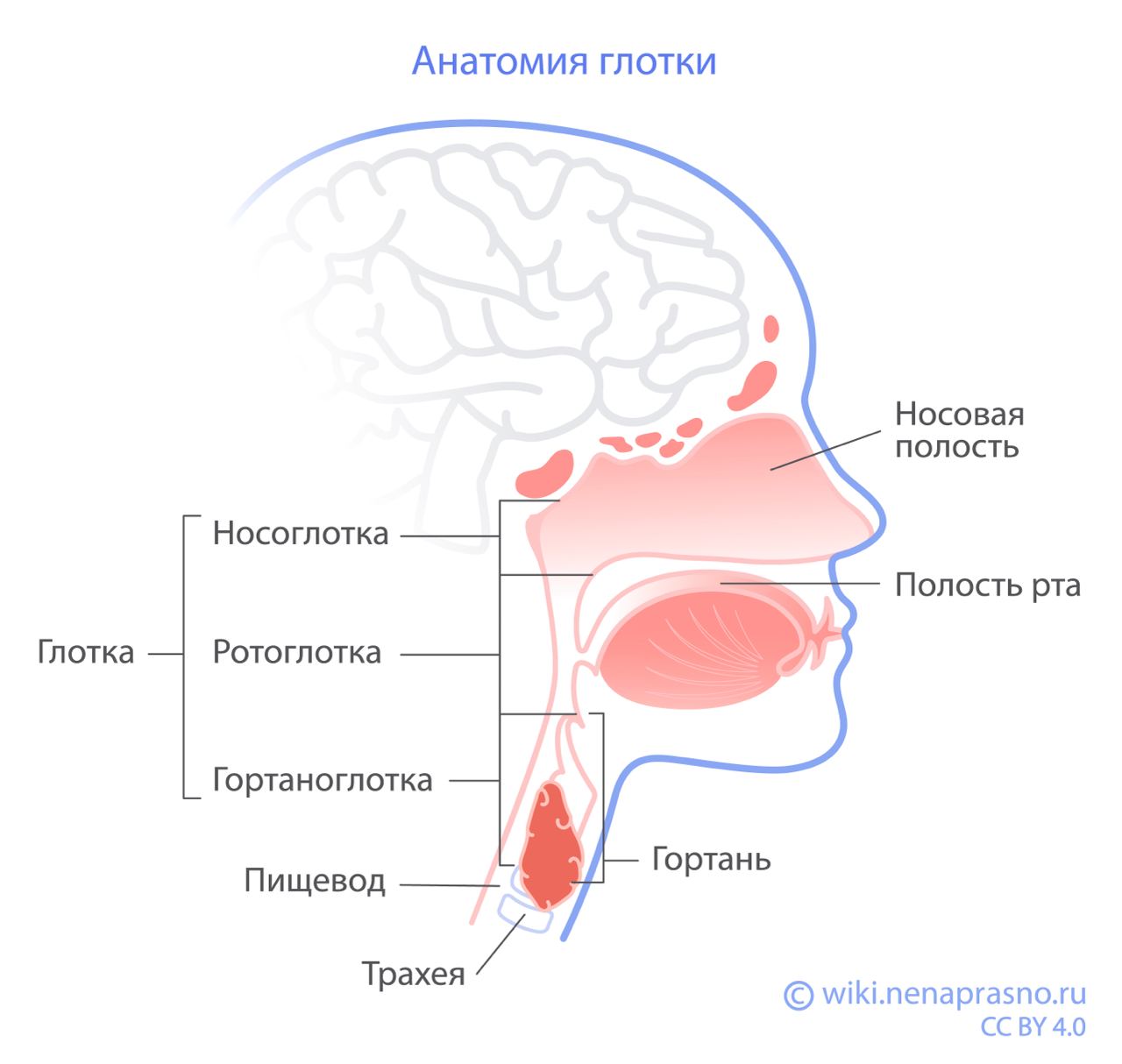
Назофарингеальная карцинома
Назофарингеальная карцинома — это злокачественная опухоль, которая развивается из клеток, выстилающих носоглотку. Это особый вид рака головы и шеи: он отличается от других своими эпидемиологическими особенностями (географией распространения и факторами возникновения), течением и подходами к лечению.
Причины и факторы риска
Точная причина развития рака носоглотки до конца не известна, но предполагается, что это заболевание возникает из-за сочетания нескольких факторов. В эндемичных регионах (где заболевание встречается чаще всего — к ним относятся Южный Китай, Юго-Восточная Азия, Северная Африка, Ближний Восток) есть ряд основных причин.
-
Инфекция, вызванная вирусом Эпштейна-Барр (ВЭБ). Это один из самых распространенных в мире вирусов человека. К 30-40 годам им инфицированы более 90% людей. Чаще всего он передается через слюну, в большинстве случаев не вызывает симптомов и не приводит к онкологическим заболеваниям. Однако иногда вирус может «встроиться» в клетки слизистой носоглотки и способствовать их злокачественному перерождению. Практически все клетки неороговевающего рака носоглотки содержат этот вирус.
-
Генетическая предрасположенность. Исследования показывают, что наличие назофарингеальной карциномы у родственника первой линии (родители, дети, родные братья/сестры) может повышать риск заболевания: около 6% случаев являются семейными, то есть повторяющимися в пределах одной семьи. Если назофарингеальная карцинома была у родственника первой линии, важно сообщать об этом врачу для получения индивидуальных рекомендаций по наблюдению.
-
Употребление в пищу большого количества консервированных или соленых продуктов (особенно в детском возрасте) является доказанным фактором риска, так как в этих продуктах могут содержаться нитрозамины и другие канцерогены. Важно уточнить, что эти данные основаны на эпидемиологических наблюдениях и не носят абсолютного характера: у подавляющего большинства людей, употребляющих такую пищу, болезнь не возникает.
В регионах с низкой распространенностью рака носоглотки большее значение имеют такие факторы, как курение и употребление алкоголя.
Итого, суммируем все известные факторы риска рака носоглотки.
-
География и этническая принадлежность: проживание в Южном Китае, Юго-Восточной Азии, Северной Африке или среди коренных народов Арктики.
-
Инфицирование вирусом Эпштейна-Барр.
-
Семейная история: наличие близких родственников с раком носоглотки.
-
Питание: частое употребление соленой рыбы и консервированных продуктов, особенно в детстве. Однако эта связь носит статистический характер: отказ от этих продуктов не дает абсолютной защиты, а их эпизодическое употребление в зрелом возрасте не может считаться прямой причиной развития болезни.
-
Пол: мужчины болеют в 2-3 раза чаще женщин.
-
Курение и употребление алкоголя — наиболее значимые факторы в неэндемичных регионах.
Классификация
Для выбора тактики лечения важно определить гистологический тип опухоли — проанализировать ее строение под микроскопом. В раке носоглотки выделяют три основных типа, которые отличаются по происхождению и поведению.
1. Неороговевающий рак (типы II и III). Это самая распространенная разновидность, особенно в регионах с высокой заболеваемостью. Практически всегда связан с вирусом Эпштейна-Барр (ВЭБ) и, как правило, обладает высокой чувствительностью к лучевой и химиотерапии, что делает прогноз более благоприятным.
2. Ороговевающий плоскоклеточный рак (тип I). Встречается реже, преимущественно в западных странах. Его связь с ВЭБ выражена слабее.
3. Базалоидный плоскоклеточный рак встречается крайне редко. Для него характерно агрессивное течение.
Симптомы
На ранних стадиях рак носоглотки часто протекает без симптомов. Из-за своего расположения опухоль может долго оставаться незамеченной. Большинство пациентов обращаются к врачу, когда болезнь уже распространилась. Перечислим здесь наиболее частые симптомы.
-
Увеличение лимфатических узлов на шее — это самый частый первый признак. Шейный лимфоузел может быть безболезненным, но большим и плотным. Чаще всего увеличение лимфоузлов, особенно если они небольшие, подвижные и болезненные, связано с обычными инфекциями (простудой, больным горлом) и не является признаком рака.
-
Заложенность уха, шум в ушах, снижение слуха из-за нарушения функции слуховой трубы.
-
Заложенность носа, носовые кровотечения.
-
Неврологические симптомы: головная боль, двоение в глазах (диплопия), онемение части лица. Эти симптомы возникают при распространении опухоли в основание черепа и поражении черепных нервов. Головная боль — крайне распространенное явление, и в подавляющем большинстве случаев она не связана с онкологией. Тревогу должно вызывать ее сочетание с другими симптомами из этого списка, особенно если боль стойкая, не снимается обычными средствами и ограничена одной областью.
На момент постановки диагноза у 75-90% пациентов заболевание распространяется на лимфатические узлы шеи, причем у 50% — с двух сторон. Отдаленные очаги заболевания при постановке диагноза обнаруживаются у 5-11% пациентов.
Диагностика
Если возникает подозрение на рак носоглотки, план обследования включает ряд диагностических процедур.
1. Осмотр с помощью эндоскопа: тонкая гибкая трубка с камерой вводится через нос, чтобы осмотреть носоглотку.
2. Биопсия: во время эндоскопии врач берет небольшой образец ткани из подозрительного участка для его дальнейшего исследования. Это единственный метод, позволяющий подтвердить диагноз.
3. Анализ крови на ДНК вируса Эпштейна-Барр. Этот тест имеет большое значение для диагностики, оценки прогноза и последующего наблюдения.
4. Магнитно-резонансная томография (МРТ) головы и шеи. МРТ лучше всего показывает мягкие ткани и помогает точно оценить размер опухоли, ее распространение в окружающие структуры, включая основание черепа, а также наличие пораженных лимфоузлов. МРТ назначают не всем, а только при наличии симптомов или после обнаружения изменений во время эндоскопии носоглотки. Результаты МРТ позволяют составить детальный план дальнейшего лечения.
5. Компьютерная томография (КТ) или позитронно-эмиссионная томография (ПЭТ/КТ) всего тела обычно назначают при подтвержденном диагнозе, чтобы определить, не распространилась ли болезнь за пределы головы и шеи. Эта информация напрямую влияет на выбор тактики лечения.
Стадирование
Определение стадии рака носоглотки проводится по международной системе TNM (8 редакции), которая описывает состояние опухолевого процесса по трем критериям:
-
T (Tumor — опухоль) отражает размер и распространение первичной опухоли;
-
N (Nodus — узел) указывает на наличие и характер поражения регионарных (близлежащих) лимфатических узлов;
-
M (Metastasis — метастазы) показывает, есть ли отдаленные очаги заболевания.
Комбинация критериев T, N и M определяет стадию болезни (от I до IV), что влияет на выбор тактики лечения и прогноз.
-
Стадия I — небольшая опухоль без распространения за пределы органа.
-
Стадии II и III — опухоль распространяется на окружающие ткани и/или лимфоузлы, но без отдаленных очагов заболевания.
-
Стадия IVA — очень крупная опухоль с обширным местным распространением или массивное поражение лимфоузлов.
-
Стадия IVB — наличие отдаленных очагов заболевания в других органах.
Лечение
Лечение рака носоглотки комплексное и зависит от стадии заболевания. Основным методом является лучевая терапия, поскольку этот тип рака очень чувствителен к облучению. Лучевая терапия часто применяется в комбинации с химиотерапией.
Современные высокоточные методы, такие как интенсивно-модулированная лучевая терапия (IMRT), позволяют подвести высокую дозу излучения к опухоли, минимально затрагивая окружающие здоровые ткани (железы, зрительные нервы, головной мозг). Это снижает риск побочных эффектов.
Подходы различаются в зависимости от стадии.
Стадия I: как правило, достаточно только лучевой терапии.
Стадия II: выбор между только лучевой терапией или ее комбинацией с одновременной химиотерапией зависит от наличия факторов неблагоприятного прогноза. К ним относятся: размер лимфоузла 3 см и больше, его специфическое местонахождение, выход опухоли за пределы лимфоузла, а также высокий уровень вируса Эпштейна-Барр (ВЭБ) в крови до лечения (≥4000 копий/мл). Стандартным химиопрепаратом для одновременного назначения с лучевой терапией является цисплатин.
Стадия III и IVA (местно-распространенный рак): стандартом является комбинация химиотерапии и лучевой терапии. Чаще всего используются два подхода.
1. Первоначальная химиотерапия (2-3 курса до начала основного лечения) с последующей одновременной химиолучевой терапией. Чаще всего используются схемы химиотерапии на основе 5-фторурацила, доцетаксела, гемцитабина и цисплатина.
2. Одновременная химиолучевая терапия, иногда с последующей адъювантной химиотерапией (после завершения лучевого лечения). В качестве схем адъювантной химиотерапии используются комбинации гемцитабина с цисплатином, а также 5-фторурацил с цисплатином, капецитабин.
В случаях, когда есть отдаленные очаги заболевания, лечение направлено на сдерживание болезни, продление жизни и сохранение её качества. Для этого применяется системная терапия: химиотерапия, иммунотерапия.
Предпочтительным режимом первой линии терапии при распространенной стадии заболевания является сочетание химиотерапии с иммунотерапией: гемцитабином, цисплатином или камрелизумабом (камрелизумаб зарегистрирован в РФ, однако на момент написания статьи не включен в клинические рекомендации Минздрава РФ и для широкого применения недоступен).
Также могут быть использованы схемы на основе паклитаксела и карбоплатина/цисплатина — 6-8 курсов. В случае их неэффективности, если в первой линии не был использован камрелизумаб, пациенту может быть рекомендовано лечение пембролизумабом или ниволумабом (независимо от экспрессии PD-L1).
Для пациентов с ограниченным числом отдаленных очагов (олигометастатическая болезнь), и если есть хороший ответ на химиотерапию (уменьшение очагов), может быть применена консолидирующая лучевая терапия. Это радикальное местное лечение, которое проводится после эффективной химиотерапии с целью уничтожения остаточных опухолевых очагов в первичной зоне и метастазов для достижения длительного контроля над болезнью.
Реабилитация
Лечение рака носоглотки может вызывать побочные эффекты, которые устраняются или облегчаются в ходе реабилитации.
-
Сухость во рту (ксеростомия) — самый частый поздний эффект лучевой терапии. Современные методы IMRT позволяют значительно снизить вероятность ее возникновения. Для облегчения состояния используются препараты искусственной слюны, стимуляторы слюноотделения и строгая гигиена полости рта.
-
При нарушении глотания могут потребоваться консультации логопеда и выполнение упражнений для укрепления глотательных мышц.
-
В случае снижения слуха необходим регулярный контроль у сурдолога как во время лечения (особенно на фоне химиотерапии), так и в ходе долгосрочного наблюдения после него.
-
Эндокринные нарушения: облучение области шеи может повлиять на функцию щитовидной железы (вызвать гипотиреоз), что требует регулярного контроля уровня гормонов и при необходимости — заместительной терапии.
-
Тризм (ограничение открывания рта) вызван фиброзом жевательных мышц. Для его профилактики и лечения рекомендуются специальные упражнения.
-
Когнитивные нарушения: лучевая терапия может повлиять на кратковременную память и речь, особенно при высоких дозах на височные доли.
Реабилитация — это разнонаправленный процесс, в котором участвуют онкологи, лучевые терапевты, стоматологи, диетологи, логопеды и психологи.
Наблюдение
После завершения лечения пациенты находятся под регулярным наблюдением.
-
контроль каждые 3 месяца в первые 1-2 года,
-
каждые 4-6 месяцев на 3-5 год,
-
затем ежегодно.
В контроль входит: осмотр носоглотки и шеи, оценка функции черепных нервов, при необходимости — эндоскопия.
Плановое МРТ или ПЭТ/КТ обычно не проводятся, если нет симптомов. Контроль уровня ДНК вируса Эпштейна-Барр в плазме крови является перспективным методом для раннего выявления рецидива, но его рутинное использование еще требует дальнейшего изучения.
Рецидивы
Рецидивы рака носоглотки бывают местные (в носоглотке или на шее) и метастатические (отдаленные).
Лечение рецидива в зависимости от его характеристик.
-
При изолированном рецидиве небольших размеров в носоглотке предпочтительным методом лечения может быть операция — эндоскопическая назофарингэктомия. Она показала преимущества перед повторным облучением по эффективности и снижению токсичности.
-
При более крупных рецидивах или при новых опухолях, не поддающихся хирургическому лечению, рассматривается повторное облучение. Оно имеет высокий риск серьезных осложнений, но может быть эффективным при условии использования современных техник.
-
При изолированном рецидиве на шее выполняется шейная лимфодиссекция — удаление шейных лимфоузлов.
-
При метастатической стадии болезни основой лечения является системная терапия — химиотерапия, иммунотерапия. Подход такой же, как и при обнаружении отдаленных очагов на старте лечения.
Выводы
-
Рак носоглотки — это особая опухоль, тесно связанная с вирусом Эпштейна-Барр.
-
На ранних стадиях для лечения может быть достаточно одной лучевой терапии, на поздних — ее комбинируют с химиотерапией до, во время или после облучения.
-
Современные методы облучения (IMRT) позволяют точно воздействовать на опухоль, уменьшая повреждение здоровых тканей.
-
При наличии отдаленных очагов заболевания применяют химио- и иммунотерапию.
-
После лечения важно регулярное наблюдение для контроля побочных эффектов и своевременного обнаружения рецидивов.
-
Реабилитация помогает справиться с последствиями лечения и улучшить качество жизни.
Что еще почитать?
-
Руководство по раку носоглотки для пациентов от Национальной онкологической сети США (NCCN) от 2024 года (на английском языке)
-
Информация для пациентов от Национальной службы здравоохранения Великобритании (на английском языке)
-
Рекомендации по лечению рака носоглотки от Российского общества клинической онкологии (на русском языке)
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.
