Рак яичников: кто в группе риска и есть ли способы профилактики
25.11.2024Каждый год примерно у 14 тысяч женщин в России диагностируют рак яичников [1]. Это не самое частое онкологическое заболевание, однако очень коварное.
Что известно о причинах развития злокачественной опухоли яичников и кто находится в группе риска? Какие симптомы должны насторожить? Есть ли способы обнаружить заболевание без каких-либо признаков и в целом — предотвратить его? Как лечат женщин с раком яичников? Какие вопросы важно задать врачу? Что нужно знать родственникам пациенток?
На эти и другие вопросы мы ответим в новом цикле статей, который делаем при поддержке фармацевтической компании АстраЗенека. Первый материал — о факторах риска, симптомах, скрининге и профилактике рака яичников.
Что такое рак яичников? Как часто он встречается?
Рак яичников — это злокачественная опухоль репродуктивной системы, чаще всего развивается из слоя клеток на поверхности органов (эпителия).
Рак яичников стоит на 8-м месте по распространенности среди всех видов онкологических заболеваний у женщин как в России [2], так и во всем мире [3]. В среднем его диагностируют у людей в возрасте 59 лет, за жизнь с этим диагнозом может столкнуться одна из 87 женщин [4].
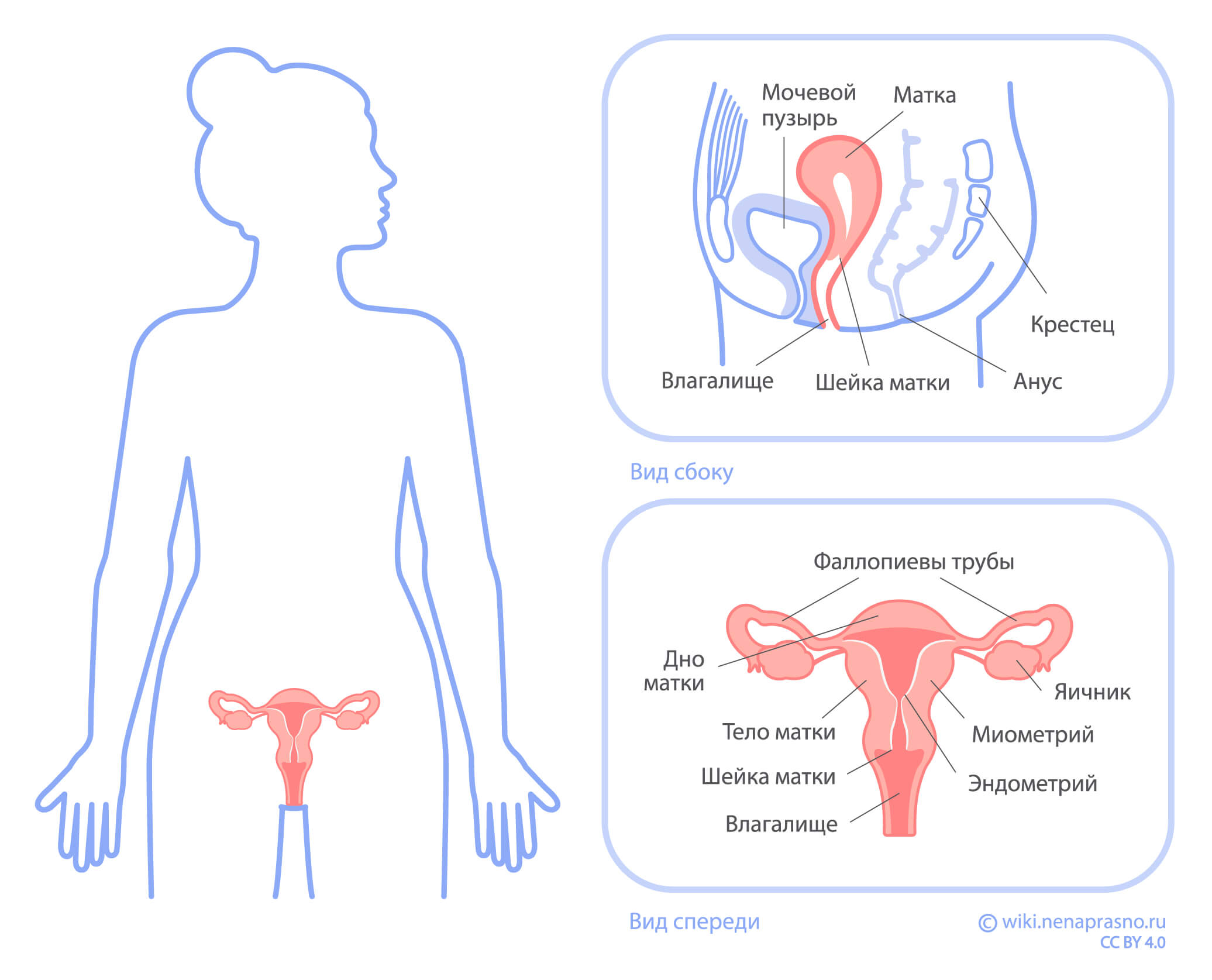
Строение женской репродуктивной системы
Когда врачи говорят о раке яичников, обычно имеют в виду серозную карциному высокой степени злокачественности: на этот подтип приходится примерно 75% [5] всех случаев заболевания. Также часто встречаются такие формы как:
- эндометриоидная карцинома,
- светлоклеточная карцинома,
- муцинозная карцинома,
- серозная карцинома низкой степени злокачественности.
Примерно каждый десятый [6] случай злокачественной опухоли яичников оказывается метастазом другой опухоли (это явление называется метастазом Крукенберга [7]). Чаще всего в яичники метастазируют:
- перстневидноклеточный рак желудка,
- рак толстой кишки,
- рак тонкой кишки,
- рак молочной железы (наиболее характерно для долькового рака молочной железы [8]),
- рак аппендикса,
- рак желчевыводящих путей,
- рак эндометрия.
Рак яичников не самая частая злокачественная опухоль, однако наиболее опасная среди гинекологических видов рака, пятая причина смерти женщин от онкологических заболеваний [9].
Неутешительная статистика связана с тем, что чаще всего заболевание обнаруживается, когда уже появились метастазы в другие органы или отдаленные группы лимфатических узлов и вылечить человека полностью становится сложнее [10].
Что известно о причинах развития рака яичников? Кто находится в группе риска?
Факторы риска влияют на вероятность онкологического заболевания, но не становятся его непосредственной причиной. У некоторых людей рак может развиться при отсутствии каких-либо факторов риска. И напротив — заболевание может не возникнуть, даже если у человека есть сразу несколько таких факторов.
Что повышает риск возникновения рака яичников?
- Вероятность развития рака яичников увеличивается с возрастом. Это заболевание редко встречается у женщин моложе 45 лет [11]. Большинство случаев рака яичников развивается после менопаузы, половина — у женщин в возрасте 63 лет и старше.
- Курение в 2 раза увеличивает риск развития муцинозного рака яичников (но только у этого подтипа, для других форм рака яичников такая закономерность не отмечена) [12]. Также курение снижает выживаемость у пациентов с раком яичников — и это уже относится ко всем подтипам заболевания.
- Ожирение повышает риск развития многих видов рака, но связь с раком яичников пока не так ясна [13]. Женщины с ожирением (имеющие индекс массы тела [ИМТ] не менее 30), вероятно, имеют более высокую вероятность возникновения этой опухоли, но не обязательно самых агрессивных типов [14]. Ожирение также может отрицательно повлиять на общую выживаемость женщин с раком яичников.
Риск также повышается при:
- Раннем начале менструации (до 12 лет) и позднем наступлении менопаузы (после 52 лет) [15] [16].
- Использовании заместительной гормональной терапии (препаратами, содержащими только эстроген или эстроген и прогестерон) после менопаузы [17].
- Бесплодии. Важно: нет доказательств того, что вспомогательные репродуктивные технологии увеличивают риск развития рака яичников: он связан именно с изначальным диагнозом «бесплодие» [18] [19].
- Высказывалось предположение, что тальк может вызвать рак яичников, если частицы порошка (нанесенные на область гениталий или на гигиенические прокладки, диафрагмы и презервативы) попадут через влагалище, матку и фаллопиевы трубы в яичник. Достоверных данных, подтверждающих такую связь, нет [20].
Рак яичников в 20-25% случаев передается по наследству в результате семейных опухолевых синдромов, возникающих из-за мутаций в определенных генах [21]. К таким синдромам относятся:
- Синдром наследственного рака молочной железы и яичников. Он вызван мутациями генов BRCA1 и BRCA2, а также, возможно, изменениями некоторых других генов. С мутациями в генах BRCA1/2 связаны примерно 65-85% случаев наследственных опухолей яичников [22].
- Синдром Линча (наследственный неполипозный колоректальный рак). Риск развития рака яичников у пациенток с синдромом Линча составляет до 24% (в зависимости от генетического варианта) [23]. Носительницы этого синдрома составляют 1% всех пациенток с раком яичников и заболевают в более молодом возрасте (в среднем в 43-48 лет) [24] [25].
- Синдром Пейтца-Йегерса. Он вызван мутациями гена STK11 и проявляется в виде полипов в желудке и кишечнике, которые возникают в подростковом возрасте, а также пигментными пятнами на коже и слизистых оболочках. При таком синдроме существует высокий риск развития злокачественных опухолей желудочно-кишечного тракта [26]. Женщины с этим синдромом также имеют повышенный риск рака яичников, включая как эпителиальный рак яичников, так и тип стромальной опухоли (опухоль стромы полового тяжа яичников с кольцевидными канальцами) [27].
Также известны по крайней мере 16 генов, связанных с наследственным раком яичников: например, TP53, BARD1, CHEK2, RAD51 и PALB2 [28] [29].
Заподозрить наследственный опухолевый синдром можно, если:
- у кровных родственников — мамы, отца, сестры, брата, сына или дочери (первая линия родства) или у бабушки, дедушки, тети или дяди (вторая линия родства) в возрасте до 50 лет были злокачественные опухоли: молочной железы, яичников, поджелудочной железы, предстательной железы, кишечника, эндометрия;
- рак молочной железы был у родственника-мужчины;
- у кровных родственников, вне зависимости от их пола, обнаружены мутации BRCA1/2 или установлен синдром Линча.
Риск развития рака яичников может повышаться не только из-за влияния наследственных опухолевых синдромов. Однако вероятность заболеть в таком случае существенно ниже, чем при генетической мутации. Она составляет до 7% и может быть связана с образом жизни семьи (курением, физической активностью), загрязненностью окружающей среды и другими факторами, увеличивающими риск онкологических заболеваний в целом [30] [31].
Опасны ли кисты яичников?
Кисты — это доброкачественные образования, полость которых заполнена жидким содержимым. Они делятся на виды в зависимости от размера, количества содержимого, дополнительных структур и типа клеток, выстилающих кисту изнутри. Так, есть функциональные кисты и органические (известные как «доброкачественные опухолевые образования яичников»).
- Функциональные кисты (фолликулярные кисты, кисты желтого тела) обычно рассасываются спонтанно в течение нескольких дней или недель после появления [32].
- Доброкачественные опухоли яичников (зрелые тератомы, фибромы, цистаденомы), как правило, развиваются медленно и редко становятся злокачественными.
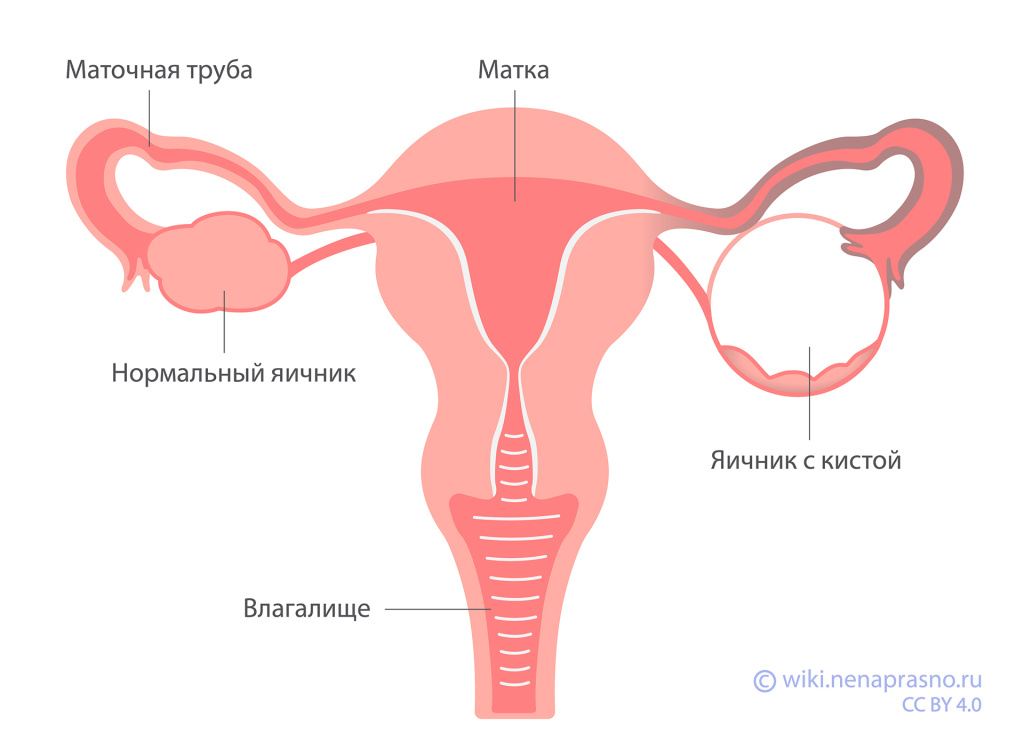
Киста яичника
Вероятность превращения кисты в рак яичников зависит от того, когда возникает это новообразование [33]. Маловероятно, что оно будет опасным у женщин моложе 50 лет. А вот после менопаузы кисты с большей вероятностью преобразуются в злокачественные новообразования [34].
Что касается синдрома поликистозных яичников (СПКЯ) — как бы грозно ни звучал этот довольно распространенный диагноз, заболевание не влияет на риск развития рака яичников [35] [36]. Однако при СПКЯ значимо увеличивается риск рака тела матки [37].
Какие симптомы должны насторожить?
Иногда рак яичников протекает без симптомов и обнаруживается случайно во время обследований (УЗИ органов малого таза, КТ/МРТ), проводимых в рамках диагностики других заболеваний [38].
Чаще всего симптомы у рака яичников невыраженные, стертые. Они могут как усиливаться, так и совсем не беспокоить человека какое-то время, а также встречаться при других заболеваниях, например, кишечника и мочеполовой системы.
Среди наиболее частых симптомов выделяют дискомфорт внизу живота, вздутие, нарушения мочеиспускания. Также у женщины может быть:
- Вагинальное кровотечение после менопаузы.
- Увеличение лимфатических узлов (лимфаденопатия) в паховой области.
- Ректальное кровотечение (но это не основной симптом, обычно встречается редко).
У пациенток с распространенным и быстро прогрессирующим раком возникают состояния, требующие срочной диагностики и лечения:
- Асцит, накопление жидкости в брюшной полости. Проявляется увеличением живота.
- Скопление жидкости в плевральной полости — пространстве между листками плевры (то есть оболочками, окружающими каждое легкое). Может вызвать одышку.
- Непроходимость кишечника. Часто приводит к сильной тошноте и рвоте, отсутствию стула. Это состояние имеет множество причин и требует дополнительной диагностики.
Есть ли способы профилактики рака яичников?
Некоторые факторы риска рака яичников, такие как возраст или наследственность, изменить невозможно. Но женщины могут немного снизить риск, например, поддерживая здоровый вес.
Что снижает риск?
- Использование комбинированных оральных контрацептивов (КОКов) в репродуктивном возрасте снижает риск развития рака яичников как у носительниц мутации BRCA, так и у женщин, не входящих в группу высокого риска (у них нет наследственных опухолевых синдромов и случаев рака яичников в семье) [39].
Исследования показали, что у женщин, которые использовали оральные контрацептивы в течение 5 и более лет, вероятность злокачественной опухоли яичников была на 50% меньше по сравнению с женщинами, которые никогда не применяли этот вид контрацепции [40]. Тем не менее, у КОКов есть побочные эффекты: снижение либидо, головная боль, нагрубание молочных желез и другие. Также при длительном приеме увеличивается риск рака молочной железы и рака шейки матки, однако он снижается до исходного уровня спустя 10 лет после прекращения использования КОКов [41] [42].
На данный момент применение оральных контрацептивов для снижения риска рака яичника не рекомендовано. Перед началом приема КОКов нужно проконсультироваться с врачом.
- Беременность. Женщины, которые рожали, имеют меньший шанс заболеть раком яичников по сравнению с теми, кто не имеет детей [43]. С каждой новой доношенной беременностью риск также уменьшается. Многоплодная беременность или беременность в более позднем возрасте (старше 35 лет) также ассоциируются со снижением вероятности развития рака яичников [44].
- Грудное вскармливание в течение года и более, как показали исследования, снижает риск на 34% [45].
Прием КОКов, беременность и лактация в первые месяцы после родов сопровождаются ановуляцией — отсутствием созревания яйцеклеток. Исследователи предполагают, что этот процесс играет основную роль в предотвращении рака яичников [46].
- Гинекологические операции в виде удаления/перевязки маточных труб, яичников, гистерэктомии (удаление матки) могут снизить вероятность развития определенных типов рака яичников [47]. Однако следует понимать, что эти операции проводятся только по строгим медицинским показаниям, а не в качестве профилактики рака яичников.
- Нет данных о влиянии неоральных эстроген-гестагенных контрацептивов (кольцо, пластырь) на уменьшение риска рака яичников.
Можно ли обнаружить рак яичников без симптомов? Есть ли скрининг?
Эффективность скрининга рака яичников у женщин без факторов риска пока не доказана.
В некоторых странах регулярные обследования рекомендованы только тем, кто входит в группу высокого риска — женщинам с установленными мутациями в генах BRCA1, BRCA2, синдромом Линча или другими наследственными опухолевыми синдромами, а также со случаями рака яичников в семье.
National Institutes of Health рекомендует таким пациенткам проходить ежегодный гинекологический осмотр, сдавать онкомаркер СА-125 и делать трансвагинальное УЗИ органов малого таза. У женщин из группы высокого риска при проведении скрининга заболевание чаще обнаруживалось на ранней стадии, поэтому и возможность полного хирургического удаления всех опухолевых очагов была выше. Однако на смертность от заболевания это значимо не повлияло [48].
Скрининг рака яичников в группе высокого риска может начинаться в возрасте 30-35 лет или на 5-10 лет раньше постановки диагноза у наиболее молодого члена семьи [49]. Например, рак яичников был обнаружен у мамы в 53 года, у старшей сестры — в 47 лет. С учетом семейного анамнеза младшая сестра находится в группе высокого риска, соответственно, оптимальный вариант для нее — начинать скрининг (онкомаркер СА-125 + трансвагинальное УЗИ) с 35-37 лет.
Стоит упомянуть, что за исключением редких случаев, таких как этот, онкомаркеры в скрининге рака яичников не используются.
Нужно ли беспокоиться женщинам, которые не входят в группу риска? Может быть, достаточно делать УЗИ малого таза один раз в год?
К сожалению, у любой женщины может возникнуть рак яичников, только риск будет разным — от незначительного до высокого.
Женщинам без наследственного фактора достаточно проходить обычные гинекологические осмотры, которые включают бимануальное (влагалищно-брюшное) прощупывание стенок влагалища, шейки матки, матки и яичников, взятие мазка на онкоцитологию (ПАП-тест), при необходимости — УЗИ органов малого таза, обследование на инфекции. При этом каждой женщине стоит обсудить свои индивидуальные факторы риска с врачом.
Задайте вопрос эксперту на ask.nenaprasno.ru
Не является медицинской рекомендацией, одобренным методом профилактики или диагностики. Не заменяет консультацию врача.
Информация предоставлена ООО «АстраЗенека Фармасьютикалз», www.astrazeneca.ru;
Номер одобрения: RU-22972; Дата одобрения: 20.11.2024; Дата истечения: 20.11.2026.
Источники информации:
-
А.Д. Каприн, В.В. Старинский, А.О. Шахзадова. Состояние онкологической помощи населению России в 2023 году. – М.: МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2024. – илл. – 262 с
-
Каприн А.Д. с соавт., Злокачественные новообразования в России в 2023 году (заболеваемость и смертность) – М.: МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2024. – илл. – 276 с.
-
World Cancer Research Fund International. Ovarian cancer statistics https://www.wcrf.org/cancer-trends/ovarian-cancer-statistics дата обращения 22.11.2024
-
American Cancer Society. Key Statistics for Ovarian Cancer https://www.cancer.org/cancer/types/ovarian-cancer/about/key-statistics.html дата обращения 22.11.2024
-
Labidi-Galy S.I. et al. High grade serous ovarian carcinomas originate in the fallopian tube. Nature Communications volume 8, Article number: 1093 (2017).
-
Kubeček O. et al. The pathogenesis, diagnosis, and management of metastatic tumors to the ovary: a comprehensive review. Clinical & Experimental Metastasis 2017 34, 295-307.
-
Weerakkody Y. et al. Krukenberg tumor. Reference article, Radiopaedia.org (Accessed on 22 November 2024) https://doi.org/10.53347/rID-7830
-
Winston C. B. et al. Metastatic Lobular Carcinoma of the Breast. American Journal of Roentgenology 2000 175:3, 795-800.
-
Ovarian Cancer Research Alliance. Ovarian Cancer https://ocrahope.org/get-the-facts/statistics дата обращения 22.11.2024
-
Ovarian Cancer Research Alliance. Stages of Ovarian Cancer https://ocrahope.org/get-the-facts/staging дата обращения 22.11.2024
-
Lisio M-A. et al.High-Grade Serous Ovarian Cancer: Basic Sciences, Clinical and Therapeutic Standpoints. International Journal of Molecular Sciences 2019 20:4, 952.
-
Jordan S. J. et al. Does smoking increase risk of ovarian cancer? A systematic review. Gynecologic Oncology 2006 103:3, 1122-1129.
-
National Cancer Institute. Obesity and Cancer https://www.cancer.gov/about-cancer/causes-prevention/risk/obesity/obesity-fact-sheet дата обращения 22.11.2024
-
Olsen C. M. et al. Obesity and the risk of epithelial ovarian cancer: a systematic review and meta-analysis. The European Journal of Cancer (EJC) 2007 43:4, 690-709.
-
Gong T-T. et al. Age at menarche and risk of ovarian cancer: a meta-analysis of epidemiological studies. International journal of cancer 2013 132:12, 2894-2900.
-
Tsilidis K K. et al. Oral contraceptive use and reproductive factors and risk of ovarian cancer in the European Prospective Investigation into Cancer and Nutrition. British Journal of Cancer 2011 105, 1436-1442.
-
Beral V. et al. Menopausal hormone use and ovarian cancer risk: individual participant meta-analysis of 52 epidemiological studies. The Lancet 2015 385:9980, 1835-1842.
-
Tsilidis K K. et al. Oral contraceptive use and reproductive factors and risk of ovarian cancer in the European Prospective Investigation into Cancer and Nutrition. British Journal of Cancer 2011 105, 1436-1442.
-
Spaan M. et al. Long-Term Risk of Ovarian Cancer and Borderline Tumors After Assisted Reproductive Technology. Journal of the National Cancer Institute 2021 113:6, 699-709.
-
Penninkilampi R. et al. Perineal Talc Use and Ovarian Cancer: A Systematic Review and Meta-Analysis. Epidemiology 2018 29:1, 41-49.
-
American Cancer Society. Family Cancer Syndromes https://www.cancer.org/cancer/risk-prevention/genetics/family-cancer-syndromes.html дата обращения 22.11.2024
-
Toss A. et al. Hereditary Ovarian Cancer: Not Only BRCA 1 and 2 Genes. BioMed research international 2015, Article number: 341723.
-
Bonadona V. et al. Cancer risks associated with germline mutations in MLH1, MSH2, and MSH6 genes in Lynch syndrome. JAMA 2011 305:22, 2304-2310.
-
Rubin S. C. et al. BRCA1, BRCA2, and hereditary nonpolyposis colorectal cancer gene mutations in an unselected ovarian cancer population: relationship to family history and implications for genetic testing. American journal of obstetrics and gynecology 1998 178:4, 670-677.
-
Watson P. et al. The clinical features of ovarian cancer in hereditary nonpolyposis colorectal cancer. Gynecologic oncology 2001 82:2, 223-228.
-
National Organization for Rare Disorders (NORD). Peutz Jeghers Syndrome https://rarediseases.org/rare-diseases/peutz-jeghers-syndrome дата обращения 22.11.2024
-
Lengyel K. et al. Ovary. Sex cord tumor with annular tubules. PathologyOutlines.com (Accessed on 22 November 2024) https://www.pathologyoutlines.com/topic/ovarytumorsexcordannular.html
-
Liliac L. et al. Ovarian cancer: insights into genetics and pathogeny. Histology and histopathology 2012 27:6, 707-19.
-
Walsh T. et al. Mutations in 12 genes for inherited ovarian, fallopian tube, and peritoneal carcinoma identified by massively parallel sequencing. The Proceedings of the National Academy of Sciences (PNAS) 2011 108:44, 18032-18037.
-
Kerlikowske K. et al. Should women with familial ovarian cancer undergo prophylactic oophorectomy? Obstetrics and gynecology 1993 41:2, 213-214.
-
Онлайн-энциклопедия «Онко Вики». Что способствует развитию рака? Факторы риска https://wiki.nenaprasno.ru/nosologies/obshchie-voprosy-pro-rak/chto-takoe-rak-pochemu-on-voznikaet/478 дата обращения 22.11.2024
-
Mobeen S, Apostol R. Ovarian Cyst. StatPearls Publishing (Accessed on 22 November 2024) https://www.ncbi.nlm.nih.gov/books/NBK560541
-
Verywell Health. Can an Ovarian Cyst Be Cancerous https://www.verywellhealth.com/can-an-ovarian-cyst-be-cancerous-2616665 дата обращения 22.11.2024
-
Ovarian Cancer Research Alliance. Science Made Simple: Ovarian Cysts and Ovarian Cancer https://ocrahope.org/news/science-made-simple-ovarian-cysts-and-ovarian-cancer дата обращения 22.11.2024
-
Neven A. C. H. et al. A Summary on Polycystic Ovary Syndrome: Diagnostic Criteria, Prevalence, Clinical Manifestations, and Management According to the Latest International Guidelines. Seminars in Reproductive Medicine – Thieme Connect 2018 36:01, 005-012.
-
Harris H. R. et al. Polycystic Ovary Syndrome, Oligomenorrhea, and Risk of Ovarian Cancer Histotypes: Evidence from the Ovarian Cancer Association Consortium. Cancer Epidemiology, Biomarkers & Prevention 2018 27:2, 174-182.
-
Barry J. A. et al. Risk of endometrial, ovarian and breast cancer in women with polycystic ovary syndrome: a systematic review and meta-analysis. Human Reproduction Update 2014 20:5, 748-758.
-
American Cancer Society. Signs and Symptoms of Ovarian Cancer https://www.cancer.org/cancer/types/ovarian-cancer/detection-diagnosis-staging/signs-and-symptoms.html дата обращения 22.11.2024
-
Havrilesky L. J. et al. Oral contraceptive pills as primary prevention for ovarian cancer: a systematic review and meta-analysis. Obstetrics & Gynecology 2013 122:1, 139-147.
-
National Cancer Institute. Oral Contraceptives and Cancer Risk https://www.cancer.gov/about-cancer/causes-prevention/risk/hormones/oral-contraceptives-fact-sheet дата обращения 22.11.2024
-
Fitzpatrick D. et al. Combined and progestagen-only hormonal contraceptives and breast cancer risk: A UK nested case–control study and meta-analysis. PLoS medicine 2023 20:3, Article number: e1004188.
-
Iversen L. et al. Lifetime cancer risk and combined oral contraceptives: the Royal College of General Practitioners' Oral Contraception Study. American journal of obstetrics and gynecology 2017 216:6, 580.e1-580.e9
-
Hinkula M. et al. Incidence of ovarian cancer of grand multiparous women — a population-based study in Finland. Gynecologic oncology 2006 103:1, 207-211.
-
Whiteman D. C. et al. Multiple births and risk of epithelial ovarian cancer. Journal of the National Cancer Institute 2000 92:14, 1172-1177.
-
Babic A. et al. Association Between Breastfeeding and Ovarian Cancer Risk. JAMA Oncology 2020 6:6, Article number: e200421.
-
Fu Z. et al. Lifetime ovulatory years and risk of epithelial ovarian cancer: a multinational pooled analysis. Journal of the National Cancer Institute 2023 115:5, 539-551.
-
Li Da-Peng et al. Breastfeeding and Ovarian Cancer Risk: a Systematic Review and Meta-analysis of 40 Epidemiological Studies. Asian Pacific journal of cancer prevention 2014 15:12, 4829-4837.
-
Rosenthal A. N. et al. Evidence of Stage Shift in Women Diagnosed With Ovarian Cancer During Phase II of the United Kingdom Familial Ovarian Cancer Screening Study. Journal of Clinical Oncology 2017 35:13, 1411-1420.
-
Menon U. et al. Ovarian Cancer Prevention and Screening. Obstetrics & Gynecology 2018 131:5, 909-927.
Что еще почитать:
- 6 доброкачественных заболеваний женской репродуктивной системы: что нужно знать
- «Раз я осталась жить, я должна помогать людям»: история лечения рака яичников
- Большой раздел о раке яичников в справочнике «Онко Вики»
Иллюстрации: онлайн-энциклопедия «Онко Вики».